周世梅医生的科普号
- 精选 肉毒毒素注射治疗技术——揭开神秘的面纱
肉毒毒素注射治疗技术是将稀释的微量肉毒毒素注射于痉挛的肌肉(导致症状的靶肌肉),产生化学性去神经支配作用而缓解肌肉痉挛、改善异常姿势的微创治疗技术。一般注射后3天起效,1-2周达高峰,每次疗效可持续约3-6个月,以后可根据需要进行重复治疗。肉毒毒素具有免疫原性,为避免产生抗体导致疗效减退,注射间隔时间不应短于3个月。在神经科领域,肉毒毒素注射治疗的适应症包括:眼睑痉挛、口下颌肌张力障碍、Meige综合征、痉挛性斜颈、书写痉挛、偏侧面肌痉挛、脑瘫后遗症、肢体痉挛状态、偏头疼、多汗症等疾病肉毒毒素注射应该由全面掌握疾病相关知识、熟悉注射部位解剖生理的医生进行操作,遵循个体化原则以谋求最佳疗效。头颈部肌肉多点注射可增加疗效并减少局部不良反应,而四肢肌肉倾向于局限在肌腹中央注射,浅层靶肌肉的注射易于定位,而深层靶肌肉常与邻近肌肉重叠而被掩盖,需要再肌电图或超声引导下进行准确定位。注射剂量应该个体化,一般从小剂量开始,根据症状累及的部位、痉挛肌肉的大小、痉挛程度及以往治疗反应而定。。本项治疗经过多年临床应用已证实具有较高的安全性。治疗相关的不良反应包括:注射后的前几天可有口干、恶心以及全身不适等类上感样表现,通常是短暂的,可自行缓解。肉毒毒素是一种高效的肌肉松弛剂,鉴于其作用机制,注射肉毒毒素存在一定的肌肉麻痹风险。实际上即使是精准的局部注射也存在毒素扩散的可能,相关的副作用有面部肌肉僵硬感、面纹不对称、眼睑下垂、复视、肌肉无力、吞咽困难等,一般症状不重,可随药物代谢而逐渐恢复。注射后避免局部按摩以免加重毒素扩散。此外,与任何注射操作一样,可发生与注射有关的局部疼痛、感染、感觉异常、肿胀、出血。针刺的疼痛和/或紧张会导致血管迷走神经反应,引起短暂性症状性低血压和昏厥。治疗的禁忌症包括:①已知对A型肉毒毒素及配方中任一成分过敏;②注射部位存在感染;③重症肌无力或肌无力综合征患者;④应用氨基糖苷类抗生素及其它干扰神经肌肉接头传递的药物(琥珀胆碱、筒箭毒碱、林可酰胺类、多粘菌素、奎尼丁、硫酸镁、抗胆碱酯酶剂、吗啡等);⑤妊娠及哺乳期妇女;⑥存在出凝血障碍、血友病及抗凝治疗者,建议口服阿司匹林患者注射前3天停药。
周世梅 主治医师 清华大学玉泉医院 神经内科3219人已读 - 精选 肉毒毒素——由毒药到治疗新星的蜕变
肉毒梭菌(Clostridium botulinum),为革兰阳性厌氧菌,广泛分布于自然界。肉毒梭菌本身是无害的,但其在缺氧环境中产生的细胞外毒素——肉毒毒素(Botulinum Toxin)具有剧毒,是目前已知的在天然毒素和合成毒剂中毒性最强的生物毒素,不到1微克就可以置人于死地。肉毒中毒主要通过消化道传播,常由于食用变质的罐头、豆瓣酱、豆豉、臭豆腐、腌肉、腊肉等食物引起。肉毒毒素在人体内作用于周围神经系统阻滞胆碱能突触传递,其中以在神经肌肉接头的作用最强,引起全身随意肌松弛麻痹,出现视物模糊、眼睑下垂、复视、吞咽困难、颈部及四肢无力,其中呼吸肌麻痹导致呼吸衰竭是致死的主要原因。药与毒向来都有着不解之缘,肉毒毒素就是为数不多的拥有药物身份的剧毒药物中最闪耀的明星。人们最终找到了驯服剧毒的方法——定点局部注射,局部微量注射产生的麻痹效应可用于缓解局部肌肉痉挛,改善不自主运动及姿势异常。随着对肉毒毒素药理机制的研究不断深入,其临床应用范围越来越广泛,目前神经科领域肉毒毒素的适应证包括眼睑痉挛、口下颌肌张力障碍、Meige综合征、痉挛性斜颈、痉挛性构音障碍、书写痉挛、偏侧面肌痉挛、抽动症、肢体痉挛状态、偏头痛、紧张性头痛、三叉神经痛、带状疱疹后神经痛、流涎、多汗症等疾病。此外,肉毒毒素还广泛应用在眼科、皮肤科、整形美容科等领域。长期的临床应用实践证明肉毒毒素注射是安全、有效的。
周世梅 主治医师 清华大学玉泉医院 神经内科1137人已读 - 典型病例 一例典型梅杰综合症,一起认识它
认识这样一种少见病,通过治疗可以有效控制症状,改善患者生活质量。
 周世梅 主治医师 清华大学玉泉医院 神经内科368人已读
周世梅 主治医师 清华大学玉泉医院 神经内科368人已读 - 典型病例 梅杰综合症导致睁眼困难,肉毒毒素显奇效
 周世梅 主治医师 清华大学玉泉医院 神经内科323人已观看
周世梅 主治医师 清华大学玉泉医院 神经内科323人已观看 - 医学科普 认识抗NMDA受体脑炎(三)
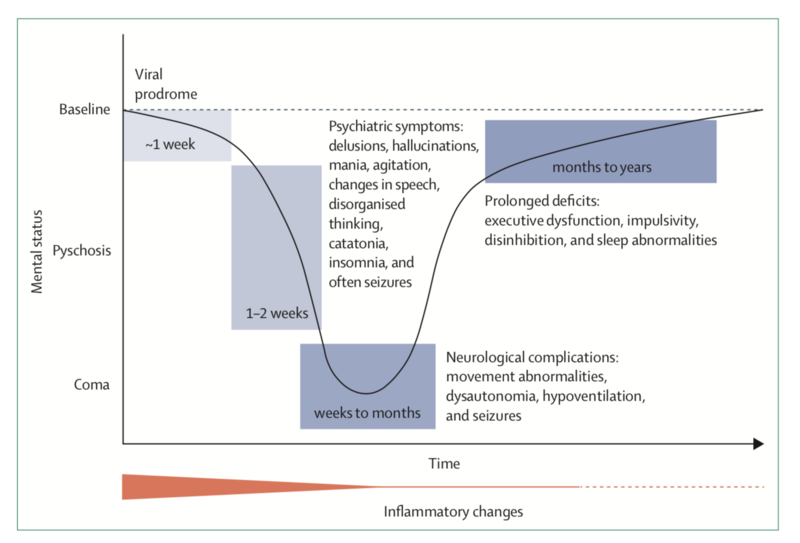
抗NMDA受体脑炎临床上呈特征性阶段性病程,Kayser和Dalmau教授绘制了典型抗NMDAR脑炎的病程曲线,病情危重而相对可逆是该病的重要特点。病人通常在发病前2周有前驱感染的诱因,进而出现精神行为异常,记忆力减退,癫痫发作,1-2周内进展出现意识障碍,中枢性低通气,甚至昏迷,常伴发运动障碍和癫痫发作,经过积极治疗和必要的生命支持,患者逐步康复。恢复的过程和疾病进展的过程是一致的,即最先出现的症状最后消失。至于为什么会有如此有规律性的病程特点,目前从病理生理的层面还难以完全解释。 知道了畸胎瘤可能是触发的因素,免疫紊乱是该病的发病机制,由此该病的治疗也是围绕着这些来展开的。首先,所有病人筛查畸胎瘤,尤其育龄期女性,通常通过妇科彩超或盆腔CT检查来筛查,一旦确诊,应尽快手术切除畸胎瘤。第二,尽早开始免疫治疗,一线免疫治疗以大剂量激素冲击联合静脉免疫球蛋白(IVIg)为主。经过治疗大多数病人可以度过难关,恢复健康。但也有部分重症病人对一线免疫治疗效果不好,需要重复IVIg,或开启二线免疫治疗(美罗华或环磷酰胺)。一些新型的生物靶向药物也有在小范围内尝试采用,包括硼替佐米、妥珠单抗等,其有效性的证据尚有待进一步研究证实。 Titulaer等研究发现,经一线免疫治疗及畸胎瘤切除,4周内53%获得病情改善,加用二线免疫治疗仍可获益,但有10%疗效不佳。由北京协和医院报道的国内最大的单中心抗NMDAR脑炎队列研究在2019年发表,该研究纳入2011-2017年连续就诊的病人220例,平均发病年龄21岁(5~72岁),65%是女性,女性合并畸胎瘤者占29.4%。其中轻症(mRS评分小于等于2分)23人,占10.5%,重症(mRS评分大于等于4分)133人,约占60%,入ICU 30.9%,需呼吸机辅助呼吸20%。发病12个月内94.1%病情改善,2.3%死亡,17.3%复发。随访至少1年(12-72个月), 92.7%预后良好(mRS评分小于等于2分)。 与帕金森病、阿尔茨海默病、格林巴利综合症等神经科古老的疾病相比,抗NMDA受体脑炎是神经科大家族中年轻的一员,2007年才正式确立为一种独立的疾病实体。在过去13年的时间里,人们对抗NMDA受体脑炎的认识越来越全面、深入。2017 年中国刊发了《中国自身免疫性脑炎诊疗专家共识》,2018年自身免疫性脑炎列入国家罕见病目录。 关注罕见病,关注自免脑,让我们一起期待明天会更好! 参考文献: [1] Dalmau J, Tuzun E, Wu H, et al. Paraneoplastic anti-N-methyl-D-aspartate receptor encephalitis associated with ovarian teratoma[J]. Ann Neurol, 2007, 61(1):25-36. doi: 10.1002/ana.21050. [2] S. Kayser M, Dalmau J. Anti-NMDA Receptor Encephalitis in Psychiatry[J]. Current Psychiatry Reviews, 2011, 7(3):189-193. doi: 10.2174/157340011797183184. [3] 中华医学会神经病学分会.中国自身免疫性脑炎诊治专家共识[J].中华神经科杂志, 2017, 50(2):91-98. doi: 10.3760/cma.j.issn.1006-7876.2017.02.004. [4] Xu X, Lu Q, Huang Y, et al. Anti-NMDAR encephalitis: A single-center, longitudinal study in China[J]. Neurol Neuroimmunol Neuroinflamm, 2020, 7(1):e633. doi: 10.1212/NXI.0000000000000633.
 周世梅 主治医师 清华大学玉泉医院 神经内科1599人已读
周世梅 主治医师 清华大学玉泉医院 神经内科1599人已读 - 医学科普 认识抗NMDA受体脑炎(二)
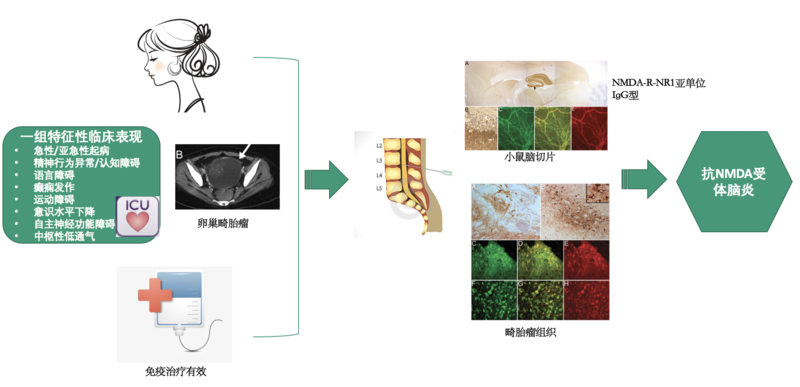
那么,什么因素触发了自身免疫性系统的功能紊乱呢?这就要从抗NMDA受体脑炎的认识历史说起。 2005年,美国宾夕法尼亚大学的Vitaliani和Dalmau教授报道了4例重症脑炎,她们均为年轻女性,最初表现精神行为异常,癫痫发作,记忆力减退,进而出现意识水平下降和中枢性低通气,不得不需要入住重症监护病房,插管上机以维持生命。这些病人的病原学检测都是阴性的,不支持病毒性脑炎。给予免疫调节治疗联合畸胎瘤切除,3例出现病情好转,1例重症患者死亡。研究者注意到这些重症脑炎病人非常特殊,病程进展过程相似,特征性的中枢性低通气、运动障碍等表现在其它类型脑炎中罕见,且患者都是年轻女性,均伴有卵巢畸胎瘤,免疫治疗有效,提示可能为一种新型的免疫介导性疾病。最终实验室的研究打开了迷局,研究者在患者的血清/脑脊液中发现了一种相同的抗体,这种抗体与海马神经元具有很强的亲和力,经进一步验证,这种抗体是针对神经元表面N-甲基-D-天冬氨酸受体的抗体,而同时在卵巢畸胎瘤的病理中发现了N-甲基-D-天冬氨酸受体的表达!上述研究成果由Dalmau教授团队完成,在2007年发表,由此确立了抗NMDA受体脑炎这样一种新的脑炎类型。 最初人们认为畸胎瘤是触发因素,只有合并畸胎瘤的年轻女性会发病。然而,随着病例报道的增多,人们发现不止女性,男性也会发病,不止年轻人,老人和小孩也会发病,事实上,在儿科这样的脑炎病例并不少见。而儿童和男性几乎没有畸胎瘤的并存!那么他们是怎么发病的呢?还有什么未知的导火索?随着研究的增多,人们发现前期得过病毒性脑炎的患者在脑炎好转后再次出现病情复发,此时病毒核酸检测是阴性的,而抗NMDA受体抗体呈阳性!由此,提出病毒性脑炎后的抗NMDA受体脑炎,临床上病程呈双峰,形象地称为“双峰脑炎”。目前认为肿瘤、病毒感染可能是抗NMDA受体脑炎的触发因素,然而,大多数病人找不到病因。 未完,待续……
 周世梅 主治医师 清华大学玉泉医院 神经内科1361人已读
周世梅 主治医师 清华大学玉泉医院 神经内科1361人已读 - 医学科普 认识抗NMDA受体脑炎(一)
抗NMDA受体脑炎属于自身免疫性脑炎(即“自免脑”),且是自免脑中最常见的一种类型。 我们通常所说的脑炎是指病毒性脑炎,即病毒感染累及大脑,导致脑实质的炎症(累及脑膜则是病毒性脑膜炎),临床出现发热头痛、癫痫发作、精神症状和认知障碍等表现。单纯疱疹病毒是最常见的元凶,因为病因明确,所以经过积极抗病毒治疗,病毒性脑炎多数可以得到有效治愈。 自身免疫性脑炎与病毒性脑炎不同,这里没有病毒直接攻击大脑,而是因为一些因素激发了自身免疫系统,导致机体免疫功能紊乱,产生了针对脑组织的抗体。脑组织无辜躺枪,受到抗体攻击,出现无菌性炎症,表现出现脑炎的症状,即自身免疫性脑炎。 NMDA受体的全称是N-甲基-D-天冬氨酸受体(N-methyl-D-aspartate receptor,NMDAR),它是兴奋性谷氨酸盐神经递质的受体,在脑内广泛分布,与神经元突触传递、突触可塑性、学习记忆、疼痛、神经系统的发育等密切相关。顾名思义,抗NMDA受体脑炎就是机体产生了针对NMDA受体的抗体,扰乱了其正常的生理功能,从而在临床上表现出脑炎的症状。 那么,什么因素触发了自身免疫性系统的功能紊乱呢?这就要从抗NMDA受体脑炎的认识历史说起。 未完,待续……
周世梅 主治医师 清华大学玉泉医院 神经内科6021人已读





